在癌症排行榜中,结肠癌早已跻身环球第三年夜 恶性肿瘤,发病率和去世 亡率均居高不下。按照 世界 卫生构造2023年发布的数据,结直肠癌(包含 结肠癌和直肠癌)每年导致凌驾90万人去世 亡,而我国的发病率在过去20年间增加
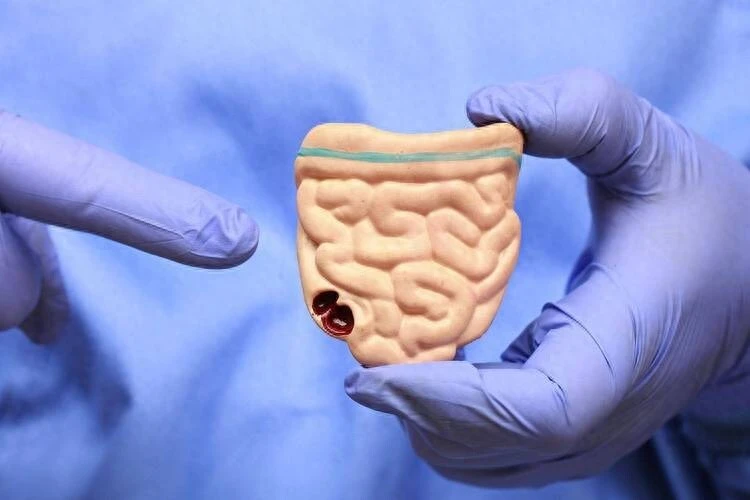 在癌症排行榜中,结肠癌早已跻身环球第三年夜 恶性肿瘤,发病率和去世 亡率均居高不下。按照 世界 卫生构造2023年发布的数据,结直肠癌(包含 结肠癌和直肠癌)每年导致凌驾90万人去世 亡,而我国的发病率在过去20年间增加 了近50%,这个埋伏在消化道的沉默杀手,正在用温水煮田鸡的方法 吞噬无数生命 。 更令人担心的是,结肠癌的发病人群正在涌现 “年青 化”趋势 ——越来越多的年青 人因不良生活风俗和饮食结构标题成为高危人群。 然而,结肠癌最可怕的地方在于它的“沉默”——凌驾83%的患者确诊时已处于中晚期。早期险些没有任何症状,等到涌现 显着体征时,通常已进入中晚期。很多患者在确诊时已错过最佳治疗时机,最终因病情恶化而失去生命 。 结肠癌如何 形成?想象你的结肠是一条长达1.5米的"人体下水道",外貌笼罩 着绒毛状的黏膜。当这里产生 癌变,就像管道内壁开始生锈糜烂 。这个"生锈"的历程 通常要经验 10-15年的漫长演变: 第一步:息肉的诞生 第二步:癌变的迁徙变化点 第三步:癌细胞的狂欢 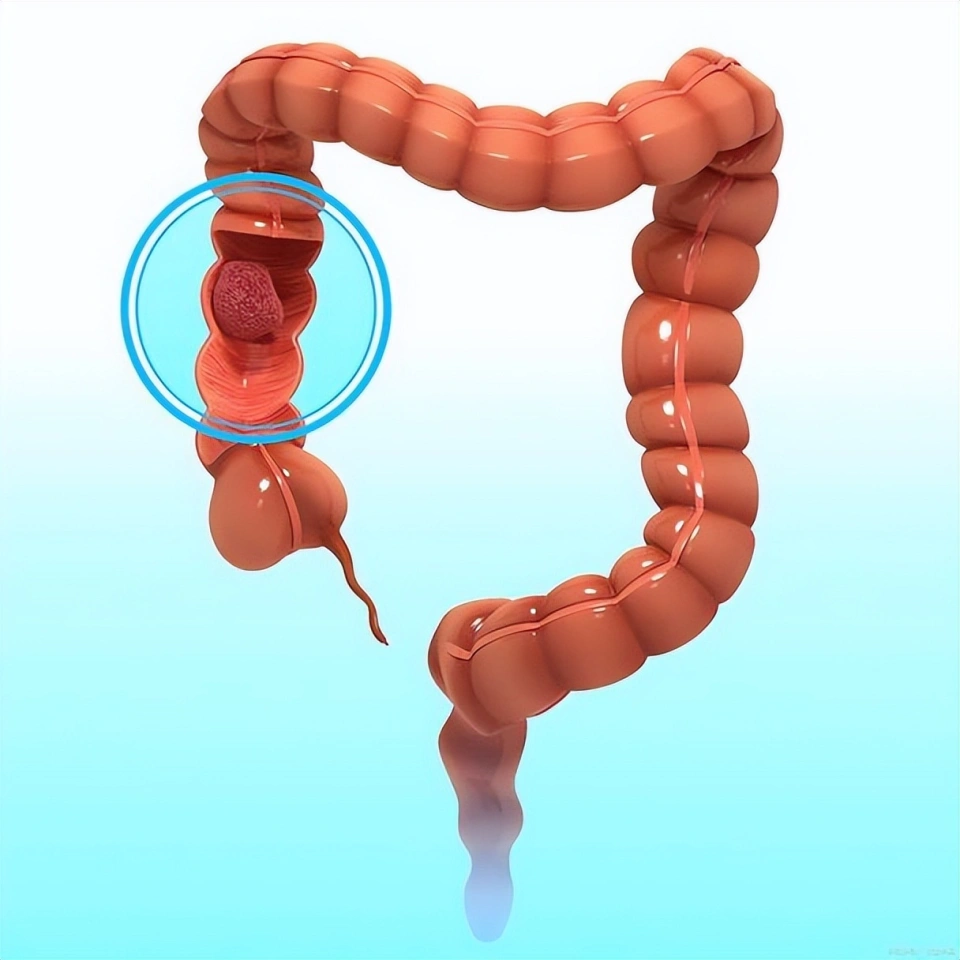 结肠癌的“信号灯”:你可能疏忽 的早期症状结肠癌的早期症状隐匿,但并非毫无踪迹。以下几类体现可能是身材发出的“求救信号”: 1. 排便风俗的突变 · 频率转变 :本来纪律 的排便风俗突然变得频仍(如天天多次腹泻)或稀少(如数日无排便),且持续凌驾两周。 · 形状异常:年夜 便变细、呈带状或“铅笔状”,可能是肿瘤导致肠腔窄小 的信号。 · 颜色异常:粪便中混有暗赤色血(类似果酱)、黏液或脓液,需警惕肿瘤溃烂出血。 2. 腹部的“警报” · 腹痛或腹胀:持续性或间歇性的左下腹隐痛、胀气感,可能与肿瘤克制肠道或引起肠梗阻有关。 · 腹部包块:体检时发现腹部有硬质肿块,尤其是伴随压痛感,需及时排查肿瘤浸润。 3. 满身性“警示” · 不明缘故原由的体重下降 :短期内体重骤减(如1个月内下降 5%以上),且无克意 节食或剧烈活动。 · 贫血 与乏力:长期慢性失血会导致缺铁性贫血 ,体现为面色苍白 、头晕、乏力、心悸等。 · 消化不良:食欲减退、恶心吐逆、腹胀等症状,可能与肿瘤影响肠道功能 有关。 4. 特殊人群的“高危信号” · 家族史者:直系支属(父母、兄弟姐妹)患有结肠癌或腺瘤性息肉病,需特殊警惕。 · 慢性肠道疾病患者:如溃疡性结肠炎、克罗恩病等,癌变风险是普通人群的10倍以上。 · 肥胖与糖尿病患者:BMI≥30或空肚 血糖异常者,结肠癌风险显着增加 。  结肠癌的“元凶”:从生活风俗到基因密码结肠癌的发病机制复杂,涉及环境、遗传、饮食等多重因素。以下是重要诱因剖析 : 1. 饮食结构:高危食物 与掩护性饮食 危险因素:红肉与加工肉类:天天摄入凌驾80克红肉(如牛肉、猪肉)或加工肉成品(如喷鼻 肠、火腿),可使结肠癌风险上升17%。 高脂低纤饮食:脂肪摄入过多会增进 胆汁酸分泌,刺激肠道黏膜;而炊事 纤维不敷则延长 粪便在肠道停顿时光 ,增加 致癌物兵戈 黏膜的机会。 腌制食物 :亚硝酸盐含量高的泡菜、腊肉等食物 ,可能转化为致癌的亚硝胺。 掩护性饮食:高纤维食物 :全谷物、豆类、蔬菜生果 可增进 肠道蠕动,减少致癌物兵戈 。 抗氧化物质:深色蔬菜(如菠菜、胡萝卜)、富含维生素C的柑橘类生果 ,有助于扫除自由基。 适量钙与叶酸:牛奶、绿叶蔬菜中的钙可结合胆汁酸,降低致癌风险。 2. 生活方法 :今世人最容易疏忽 的风险 久坐不动:天天久坐凌驾6小时者,结肠癌风险比活跃人群高20%。 抽烟 与酗酒:烟草中的焦油和酒精的代谢产品 均为明确致癌物。 肥胖:脂肪构造会分泌炎症因子(如瘦素、白介素-6),增进 肿瘤成长 。 3. 遗传与基因突变 家族性腺瘤性息肉病(FAP):患者平生 中95%会成长 为结肠癌。 林奇综合征(遗传性非息肉病性结直肠癌,HNPCC):占所有结肠癌的2%-4%,平均发病年龄较早(约45岁)。 披发 性突变:APC、KRAS、TP53等基因的突变与肿瘤产生 密切干系。 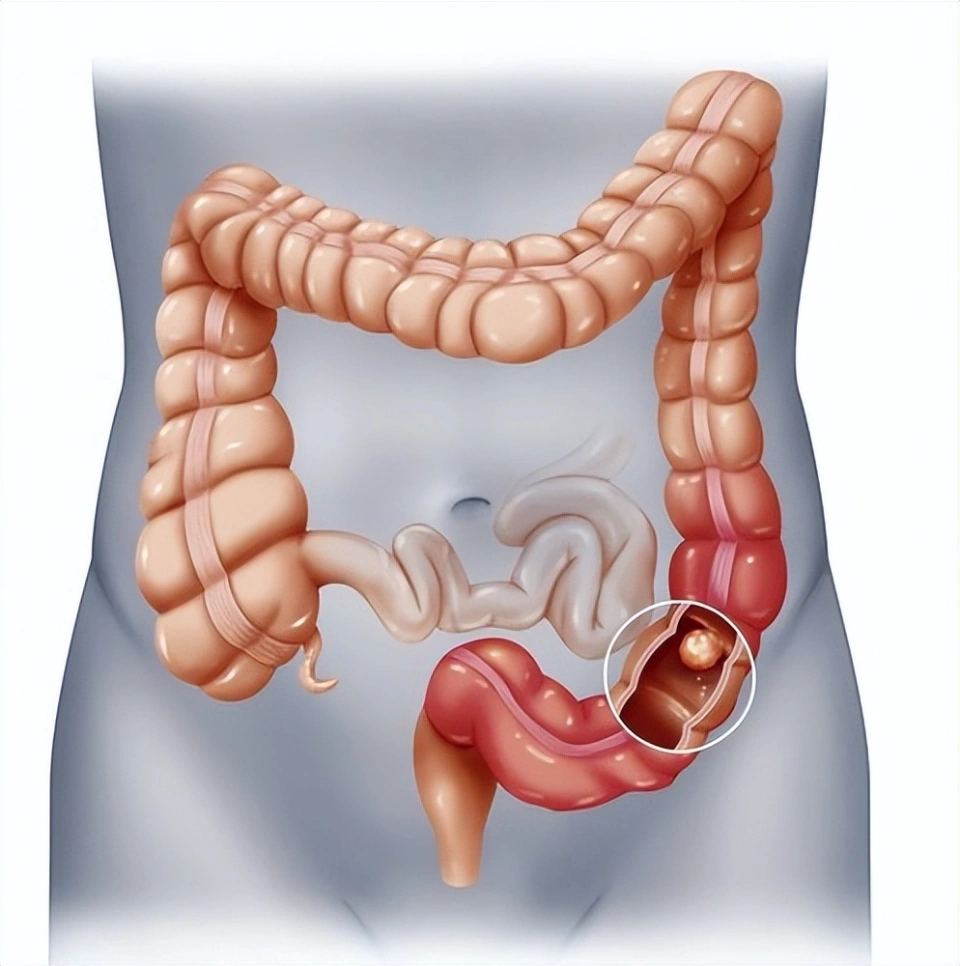 预防结肠癌的"黄金三件套"1. 肠道清道夫:炊事 纤维 天天摄入25-30克炊事 纤维(相称于500g蔬菜+200g生果 ),能让肠道菌群唱起愉快 颂。保举"彩虹饮食法":红(番茄)、黄(南瓜)、绿(西兰花)、紫(茄子)、白(蘑菇)轮替上阵。 2. 肠道健身房:纪律 活动 不必追求 暴汗,天天30分钟快走就能让肠道蠕动提速。研究发现,坚持6个月的有氧活动,息肉成长 速度可减缓60%。 3. 肠道侦察兵:定期筛查 普通人群:50岁起每10年做1次肠镜 高危人群(有家族史/息肉史/炎症性肠病):40岁开始每5年1次 粪便DNA检测:居家取样,适合惧怕肠镜者(正确率约90%) 肠镜误区澄清: ✘ 肠镜很痛苦?→ 无痛肠镜让你睡一觉就完成查抄 ✘ 年青 人不需要?→ 临床已涌现 20岁晚期患者 ✘ 切除息肉就万事年夜 吉?→ 仍需每年复查,30%可能复发  治疗进展:多学科协作的“精准打击”结肠癌的治疗已进入“个体化医疗”时代,重要本领包含 : 1. 手术切除:还是首选,适用 于早期和部分中期患者。腹腔镜微创手术可缩短恢复 时光 。 2. 化疗与靶向治疗:用于术后资助 治疗或晚期患者,常用药物包含 5-氟尿嘧啶(5-FU)、奥沙利铂等。 3. 免疫治疗:针对微卫星不稳固性高(MSI-H)的肿瘤,PD-1克制剂(如帕博利珠单抗)可显着延长 生存期。 4. 放疗:重要用于直肠癌,结肠癌较少使用。 预后关键:早期诊断!T1期结肠癌5年生存率可达90%,而晚期(转移性)仅10%摆布 。 结肠癌就像个调皮的间谍 ,善于用"时间 静好"的假象迷惑人。但请记住: · 40岁后,把肠镜参加体检清单,就像给肠道买保险 · 便便后回头看一眼,这个风俗可能救命 · 少吃加工肉,多吃"彩虹蔬菜",让肠道菌群开派对 · 天天活动30分钟,比任何保健品都管用 |
2025-05-03
2025-03-05
2025-02-26
2025-03-05
2025-02-26